光学診療センター
- 診療科・部門
- 光学診療センター
光学診療センターの概要
前身となる「内視鏡室」は1984年の開院時から開設されており、30年以上にわたり胃や大腸の内視鏡検査や治療を患者さんに提供してまいりました。近年の医療機器の進歩は目覚ましく、より高度で専門的な医療を提供するため、2013年の改修工事を経て、2017年に「光学診療センター」という組織に改変されました。
光学診療センターは消化管出血や胆道感染症といった消化器救急疾患に対する緊急内視鏡検査をはじめ、消化管領域、肝胆膵領域の内視鏡診療ついて臨床・研究・教育を進めてまいりました。最近ではカプセル内視鏡やダブルバルーン内視鏡による小腸疾患の診療に力を入れています。
当院は日本消化器病学会や日本消化器内視鏡学会の認定施設であり、その中心的役割を担うセンターとして高度で安全な内視鏡検査や治療を地元の皆様へ提供することを方針として、スタッフ全員が日々研鑽に励んでいます。
主な対象疾患
| 患部 | 病名 |
|---|---|
| 食道 | 逆流性食道炎、食道静脈瘤、食道癌 |
| 胃 | 胃潰瘍、胃ポリープ、胃癌、慢性胃炎、ヘリコバクターピロリ感染症、機能性ディスペプシア |
| 小腸 | 小腸出血、小腸腫瘍、腸閉塞 |
| 大腸 | 大腸ポリープ、大腸癌、過敏性腸症候群、クローン病、潰瘍性大腸炎、大腸憩室出血・憩室炎、虚血性大腸炎、便秘症 |
| 膵臓 | 急性膵炎、慢性膵炎、膵管内乳頭粘液性腫瘍(IPMN)、膵臓癌 |
| 胆嚢・胆管 | 胆嚢胆石症、総胆管結石、胆嚢癌、胆管癌、閉塞性黄疸、急性胆嚢炎、胆嚢腺筋腫症、胆嚢ポリープ |
診療内容
上部消化管内視鏡や大腸内視鏡だけではなく、胆膵内視鏡、小腸内視鏡、カプセル内視鏡、超音波内視鏡など様々な最新の光学機器を揃えています。特に新しく導入した通電を必要としないCold Snare Polypectomyや従来から取り組んでいる内視鏡的粘膜下層剥離術(ESD)などの上下部内視鏡手術に積極的に取り組んでいます。胆膵領域では超音波内視鏡による組織採取、胆膵内視鏡による胆石治療など様々な治療を行っています。消化管疾患では、レーザー内視鏡による胃炎診断や早期胃癌診断について画像強調内視鏡であるLCIの開発から多施設共同研究を行い、国内外の学会や論文発表をしています。また最近増加傾向である炎症性腸疾患(IBD)は治療効果の向上に努めております。肝・胆・膵疾患は、胆膵内視鏡(ERCP)や超音波内視鏡(EUS)や超音波内視鏡下穿刺吸引法(EUS-FNA)を活用した診断・治療を実施しております。
鎮静剤を使用した「楽な内視鏡検査」を提供しています。検査後の休憩のためにリクライニングシートを備えたリカバリー室があります。
緊急内視鏡のため、消化器内科医2名と専属看護師1名が24時間365日オンコール体制をとっています。
主な検査と治療について
- 早期胃癌の診断
-
内視鏡検査の普及、画像診断能の発展により、胃癌の早期発見例が増加しています。
当院においては早期診断能の向上のため、オリンパス社製及び富士フイルム社製の最新内視鏡システムを導入し、早期発見、早期治療に努めております。
また当院ではご希望に応じて、患者さんの負担にならないよう、鎮静剤を使用して内視鏡検査を行いますので、楽に検査を受けていただくことができます。
実際に内視鏡治療が可能かどうかは病変の大きさ、深さ、形、表面構造などから判断します。 病変の範囲診断にも有用であり、通常観察に加えこれらの特殊検査を組み合わせて的確な術前診断を行います。- 色素内視
- インジゴカルミンという青い色素を使用して病変を観察します。 現在では日本中で使用されている方法ですが、当院では開発 当初より導入し、正確な診断・治療に役立てています。
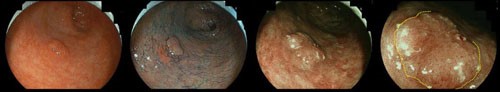
- BLI (Blue LASER Imaging)、NBI (Narrow Band Imaging)
- 最新の内視鏡技術により、病変表面の微小血管や表面構造をきわめて明瞭に観察できるようになりました。BLIやNBIは、胃粘膜表面の微小血管にフォーカスを当てた特殊光を当てることで、癌か非癌かの判断はもとより、腫瘍の広がりの範囲をより正確に診断します。
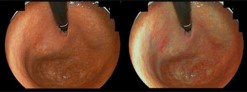
- LCI (Linked Color Imaging)
- 私たちは以前から狭帯域レーザーシステムを用いた新しい特殊光色彩強調機能(LCI)の開発・臨床応用に関わってきました。通常粘膜、萎縮粘膜、深層血管、発赤など診断に重要な色は一部の領域に密集しています。LCIでは粘膜色近辺の色分離が良くなるよう、信号変換を行うことで、胃腫瘍性病変の認識にも有用であることが近年報告されており、通常観察における腫瘍性病変の発見に有用です。
- 色素内視
- 早期胃癌の内視鏡的治療
- ESD(内視鏡的粘膜下層剥離術)、EMR(内視鏡下粘膜切除術)
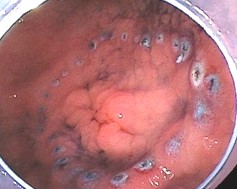
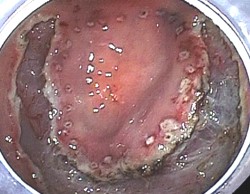
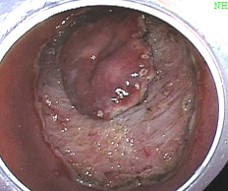
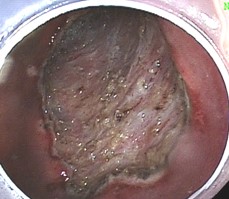
当院では胃癌診療ガイドラインに基づき、早期胃癌や胃腺腫に対し、内視鏡的粘膜下層剥離術を行っております。
浅い腫瘍であれば、外科手術を受けなくとも、内視鏡的に表面だけをはぎ取ることで癌を取りきることができます。
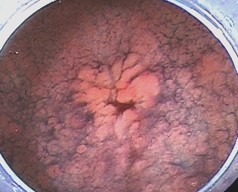
- ヘリコバクターピロリ菌の除菌療法
- ピロリ菌はウレアーゼという酵素を出し、胃の粘膜に生息することができる細菌の一種です。
日本では、上下水道の設備が不十分で、井戸水などを使用していた世代で高頻度に感染が見られ、若い世代では感染率が低下しています。ピロリ菌の感染は幼少期に成立するとされます。
軽症の方の多くは、自覚症状はほぼありませんが、胃に住み着いたピロリ菌は長期にわたって胃粘膜を攻撃し、慢性的な炎症を引き起こします。これがもとになり、胃潰瘍や十二指腸潰瘍が発生したり、胃癌ができやすい状態となります。
除菌治療は、数種類の内服薬を1週間飲むという治療で、一回での除菌成功率は80-90%程度とされます。当院では、薬剤師とも連携を行い、適切に除菌薬を内服していただくことで、現在、90%を超える高い除菌成功率となっております。
当院には除菌専門医がおりますので、残念ながら二回除菌を施行しても除菌が成功しなかった場合は、三次除菌を受けることもできます。(保険診療ではなく実費になります。) - 胃ろうの造設、交換
-
病気やケガで、口から食べ物や水分を摂取できなくなった方に、必要に応じて作成します。腹部の皮膚を麻酔した後メスで切開し、内視鏡を使用して胃の中から観察しながら、チューブを挿入します。
当院では通常、バンパー式というタイプを用いています。胃瘻を作成した後は、かかりつけの先生と連携をとりながら、数か月~半年ごとに交換する必要があります。
- 胃食道逆流症(GERD)
-
胃食道逆流症とは、胃内容物が食道に逆流することにより様々な症状を訴える疾患です。元来、胃食道接合部には下部食道括約筋(LES)があり、食道内に胃内容物が逆流するのを防止するような逆流防止機構があります。
しかし、食道裂孔ヘルニアなどで逆流防止機能が低下した場合、胃食道逆流症をきたしやすくなります。また、胃内圧が上昇したり、一過性に下部食道括約筋が弛緩することも原因の一因と考えられています。
現在、食生活の欧米化やピロリ感染患者の減少を背景に胃食道逆流症の患者さんは増加傾向にあります。胃食道逆流症により著しく生活の質が損なわれている方もあり、胃食道逆流症は酸関連疾患の中で非常に重要な位置づけとなりました。
実際に内視鏡検査を行えば、胃食道接合部にびらんや潰瘍などの粘膜傷害があるかを確認できます。また、胸やけや呑酸に対し、プロトンポンプインヒビターなどの胃薬を投与することで症状が改善することが診断の助けとなります。
内科的治療には食事指導、生活指導、薬物療法があります。胃食道逆流症を悪化させる食べ物としては、コーヒーや高脂肪食、炭酸飲料、チョコレートやアルコールが挙げられます。また、腹圧が上がるような前屈位、食べすぎや食後すぐの就寝は症状を悪化させるので、意識的にこれらを避けることで症状の改善が得られる可能性があります。
薬物療法としては、胃酸分泌を抑える目的でPPI(プロトンポンプインヒビター)やPCAB(カリウムイオン競合型アシッドブロッカー)といったお薬を処方いたします。 - 炎症性腸疾患
-
炎症性腸疾患とは、「潰瘍性大腸炎」や「クローン病」からなる原因不明の慢性の炎症性疾患で、 厚生労働省から共に難病に指定されています。下痢や腹痛が続く、便に血が混じる、痔ろうができた、といった方は早めに当科へご相談ください。また、診断や治療でお困りの先生方からの紹介も受けております。
治療を開始して、症状が落ち着いて臨床的には寛解した患者さんでも、内視鏡検査を行うとまだ粘膜に炎症が残っていることがしばしばあります。内視鏡的に粘膜の炎症が治まった状態を粘膜治癒と言います。粘膜治癒をしている人としていない人では、その後の再燃率が大きく変わってきます。そのため現在では臨床的寛解ではなく粘膜治癒が治療の目標になっています。当院では粘膜治癒達成による長期寛解維持を目標に、一人一人の病態に合わせたきめ細やかなオーダーメイド治療を行っています。
従来からある5-アミノサリチル酸製剤、ステロイド製剤、免疫調整剤などのほかに抗TNF-α抗体など生物学的製剤を注射する治療も行っています。また、潰瘍性大腸炎の患者さんには必要に応じて血液中の活性化した白血球(悪さをする白血球)を取り除く白血球除去療法も行っております。 - 小腸内視鏡
-
小腸は長く、通常の内視鏡検査(上部内視鏡検査、大腸内視鏡検査)ではスコープが届かないため、以前は内視鏡で観察することは困難でした。しかし近年、カプセル内視鏡やバルーン内視鏡が開発されたことにより、小腸全体を観察することが可能となりました。当院においても、カプセル内視鏡やバルーン内視鏡を導入しており、小腸の疾患の診断や治療に役立てております。
- 小腸カプセル内視鏡
-
カプセル型の内視鏡(長さ26mm、幅11mm)を飲んで頂き、消化管の中を進んで行くのと同時に画像を撮影していきます。1秒間に2枚ずつ、7~8時間にわたり計5万~5万5000枚の画像を撮影し、腹部に取り付けたレコーダーに記録します。撮影した画像は、検査終了後にコンピューターに送られ、専門の医師が解析、診断しております。
カプセル内視鏡の利点は患者さんの負担が少なく、検査中も仕事や家事など通常の日常生活を送ることができることです。欠点は食道や胃、大腸は十分に観察することはできないことと、病理組織検査のための組織の採取や治療を行うことができないことです。 また消化管が極端に狭くカプセル内視鏡が通過しない患者さん、腸閉塞をきたしたことのある患者さん、ペースメーカーのある患者さん、飲み込みに問題のある患者さん、妊婦さんなどは検査を施行できません。ただし、クローン病など消化管が狭い可能性がある患者さんでも、パテンシーカプセルという時間が経つと崩れるタイプのカプセルを飲んで、排出が確認された場合は、カプセル内視鏡検査を行うことができます。

-
カプセル型の内視鏡(長さ26mm、幅11mm)を飲んで頂き、消化管の中を進んで行くのと同時に画像を撮影していきます。1秒間に2枚ずつ、7~8時間にわたり計5万~5万5000枚の画像を撮影し、腹部に取り付けたレコーダーに記録します。撮影した画像は、検査終了後にコンピューターに送られ、専門の医師が解析、診断しております。
-
バルーン内視鏡
- バルーン内視鏡とは長さ2mほどの長いスコープを、筒状のオーバーチューブの中に通して、小腸の中を進めていくものです。オーバーチューブにはバルーン(風船)が付いており、バルーンを膨らませたりへこましたりしながら、長い小腸を折りたたむように縮めながら奥へ進めていきます。
挿入の方法としては、経口的・経肛門的なルートのいずれも可能であり、両方向からの挿入を組み合わせることにより小腸すべてを観察することができます。また小腸に病変を認めた場合には、診断のための病理組織検査を行うこともできます。出血に対して止血したり、ポリープや腫瘍等を切除したり、狭いところを風船で広げたりすることも可能であり、治療にも有用です。
当科では岐阜県下ではじめてダブルバルーン式小腸電子内視鏡を導入し、多くの症例を経験しています。これにより口から肛門までの全消化管の内視鏡検査と治療が可能になりました。今までは外科手術を行っていた小腸病変からの出血に対する止血やクローン病による狭窄解除に効果を発揮しています。

- バルーン内視鏡とは長さ2mほどの長いスコープを、筒状のオーバーチューブの中に通して、小腸の中を進めていくものです。オーバーチューブにはバルーン(風船)が付いており、バルーンを膨らませたりへこましたりしながら、長い小腸を折りたたむように縮めながら奥へ進めていきます。
- 小腸カプセル内視鏡
- 大腸ポリープ、早期大腸癌
-
大腸の粘膜の一部が隆起してできたもののことを大腸ポリープといいます。大腸ポリープはその構造から、腫瘍性のポリープと非腫瘍性のポリープに大きく分けられます。当院では内視鏡のズーム機能を用いて大腸ポリープを拡大観察したり、安全な色素を撒布して観察することで、腫瘍性、非腫瘍性の判断を行っています。
腫瘍性と判断されたポリープは、さらに悪性腫瘍(癌)と良性腫瘍(腺腫)に分けられ、形状や大きさから以下に述べる方法のうち適した方法で切除します。- コールドスネアポリペクトミー
- 直径約10mmまでの茎がないタイプのポリープを切除する方法です。スネアという金属製の輪をかけてポリープを切りとります。通電をしないので、EMRと比較して処置後に出血する危険性が少ないというメリットがあります。
- 粘膜切除術(EMR)
- 主に茎のないタイプのポリープを切除するときに用いられます。粘膜の下に薬液を注入し、病変を持ち上げてからスネアをかけ、高周波電流を流して切り取ります。
- ポリペクトミー
- 茎のあるポリープを切除するときに用います。ポリープの茎にスネアをかけて高周波電流を流して切り取ります。
- 粘膜下層切開剥離術(ESD)
-
粘膜の下に薬液を注入し、専用の電気メスで病変周囲の粘膜を切開し、病変を少しずつ剥離して切除します。大きな病変や早期大腸癌などに用いられます。1週間程度の入院が必要です。
当院では、大腸内視鏡施行中に切除の必要なポリープを発見した場合は、その場で切除することが可能です。ポリープを切除すると、出血や穿孔などの危険性が増すため、最低でも1泊2日の入院が必要になります。
また、患者さんの状態や内服薬の種類、ポリープのサイズなどによっては後日改めて切除を予定することもあります。
切除したポリープは病理検査に提出し、顕微鏡で詳しく調べてもらいます。1週間ほどで結果が出ますので、後日外来で結果説明を行います。
-
粘膜の下に薬液を注入し、専用の電気メスで病変周囲の粘膜を切開し、病変を少しずつ剥離して切除します。大きな病変や早期大腸癌などに用いられます。1週間程度の入院が必要です。
- コールドスネアポリペクトミー
- 消化管出血(上部消化管出血/下部消化管出血)
- 何らかの原因で消化管から出血することを消化管出血と言います。
出血している場所や出血の量により、吐血(口から血液を嘔吐する)や、黒色便(コールタールのような黒い便)、鮮血便(赤い便)となって現れます。
吐血は胃や食道、十二指腸などから出血した場合に見られます。真っ赤な血液は出血から間もない場合に見られ、黒っぽい血液は出血から時間が経過している場合に見られます。吐血は、胃潰瘍や十二指腸潰瘍、食道静脈瘤破裂など様々な病気が原因で起こります。黒色便は主に、上部消化管からの出血が原因となります。大腸、特に肛門に近いところからの出血は鮮血便になります。黒色便、血便の原因としては、上部消化管出血では胃潰瘍、十二指腸潰瘍など、下部消化管では痔、虚血性腸炎や大腸憩室出血、潰瘍性大腸炎やクローン病などの炎症性腸疾患などが原因となります。両方に共通する原因として、癌やポリープからの出血があります。
いずれにしても出血量が多い場合は緊急の胃内視鏡や大腸内視鏡が必要になることがあります。
当院では24時間365日いつでも緊急内視鏡検査・処置ができる体制を整えています。健康診断などで行う便潜血検査は、大腸からの出血の有無を確認するもので、2回のうち1回でも陽性になれば大腸癌や腫瘍性のポリープの可能性がありますので、精査(具体的には大腸内視鏡)を受けることが必要です。 - 閉塞性黄疸
-
肝臓では胆汁が一日におよそ700cc作られています。 その胆汁の通り道が詰まることにより黄疸が起こった病態を閉塞性黄疸といいます。 原因としては腫瘍(癌)や胆道結石が多く、通過性を確保する必要があります。
内視鏡的に十二指腸から原因となる狭窄部を超えて胆管にチューブを留置する(内視鏡的胆道ドレナージ)か、経皮的に肝臓を通してチューブを留置して胆汁を排泄(経皮経肝胆道ドレナージ)させます。 腫瘍による黄疸に対しては管腔内超音波検査(IDUS)や胆管生検・擦過細胞診などを組み合わせることで適切に診断し、治療につなげることを心がけております。また、手術ができない場合でも、閉塞部にステント(管)を留置して黄疸の軽減を図っています。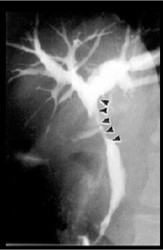
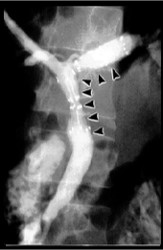

- 胆道結石
-
胆道結石とは、胆汁の通り道である胆嚢や胆管に石が存在している状態のことを指します。胆嚢結石(いわゆる胆石)は通常は治療不要ですが、胆嚢の出口に嵌頓して胆嚢炎を引き起こすことがあり、このような場合には体表から超音波で確認しながら胆嚢を穿刺して胆汁を排泄させる(経皮経肝胆嚢ドレナージ)治療を行うことがあります。
また、胆管結石のうち、総胆管結石に対しては、内視鏡的バルーン拡張術や内視鏡的乳頭切開術を行い、肝内胆管の結石に対しては経皮経肝胆道鏡を行って手術をせずに結石を取り出しています。 - 超音波内視鏡下穿刺吸引術(EUS-FNA)
-
当科では、内視鏡の先端に超音波装置を搭載した超音波内視鏡(EUS)を備えております。
この超音波内視鏡を用いて、胃や十二指腸の壁から主に膵癌や胃粘膜下腫瘍(GIST)などの病変を観察し、さらには内視鏡先端から組織採取用の針を病変へ穿刺することで、組織の一部を採取して病理診断を行うことができます。従来開腹生検が必要であった病気も、この方法で確定診断可能な場合があり、比較的負担の少ない検査で診断ができるようになってきています。
実績
- 検査内容
- 上部消化管内視鏡検査
- 大腸内視鏡検査
- 小腸内視鏡検査
- 胆膵内視鏡検査
- 合計
- 2015年
- 5286
- 1870
- 25
- 230
- 7411
- 2016年
- 5773
- 1865
- 11
- 187
- 7836
- 2017年
- 5755
- 1583
- 15
- 209
- 7562
- 2018年
- 5938
- 1769
- 24
- 180
- 7911
- 2019年
- 5799
- 1637
- 16
- 177
- 7629
スタッフ紹介
部長メッセージ

大学病院として、内視鏡による新しい診断法や治療法の臨床試験・臨床調査を行っています。また、全国規模の多施設共同臨床試験や調査にも参加しており、これらを通じて新たな医学的知見の発見に貢献しています。また、産学連携事業として内視鏡機器メーカーと共同して最新の内視鏡技術開発に取り組んでいます。このような取組によって、最新の医療機器による検査や新しい技術を用いた治療法を患者さんに提供しています。
内視鏡診療チーム医療の実践と医療レベルの向上のために、毎週の内視鏡・肝胆膵カンファランスを実施しております。学会・研究会活動については、消化管領域では、慢性胃炎・Helicobacter pyloriの内視鏡診断や早期消化管癌の画像強調観察による内視鏡診断やESDを中心に研究をし、多くの主要学会のシンポジウムやワークショップで発表し、論文化も行ってきました。
深化・複雑化する内視鏡診療の現状において、われわれ消化器内科に患者さんを安心してご紹介いただけるように、安全性を確保しながら最先端の内視鏡診療を維持すべく皆で努力していきたいと思います。
光学診療センター センター長 八木信明